EXTRASYSTOLES AURICULAIRES
EXTRASYSTOLES AURICULAIRES
SIGNES CLINIQUES:
* aucun ou palpitations ou sensation d’arrêt du coeur.
* parfois lipothymies chez la personne âgée si en salves.
ETIOLOGIE:
* idiopathiques, bénignes.
* hyperthyroïdie.
* prolapsus de la valve mitrale, rétrécissement mitral, HTA.
* maladie de l’oreillette.
EXAMENS COMPLEMENTAIRES:
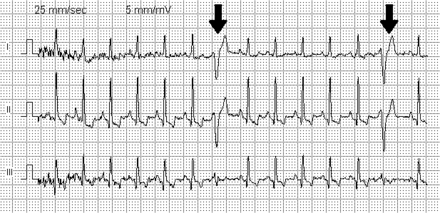
* ECG:
– QRS prématuré et de configuration normale (durée 0,08 sec.).
– parfois aspect de bloc de branche.
– l’onde P’ précède QRS, mais sa morphologie est altérée:
– si auriculaire basse: onde P’ négative en D2, D3, VF.
– si auriculaire gauche: onde P’ négative en D1, VL.
– si auriculaire droite: aspect proche de l’onde P.
– espace P’R est normal ou allongé. L’espace PP’ est plus court que l’espace PP.
– elles peuvent être isolées, bigéminées, trigéminées, en doublets ou triplets.
– si elles sont nombreuses, elles peuvent faire craindre un passage en AC/FA.
– piège: onde P masquée par l’onde T précédente suivie d’une aberration ventriculaire qui ressemble à une ESV.
– dans le « wandering » pacemaker: PP’ > PP.
* ionogramme sanguin: rechercher une hypokaliémie.
* TSH.
* échocardiographie et holter ECG dans un second temps.
TRAITEMENT:
* aucun ou sédatifs si nécessaire: benzodiazépines ou Atarax ou Natisédine per os.
* si mal tolérées:
– arrêt des digitaliques, correction de la cause.
– oxygénothérapie.
– si risque de passage en arythmie complète par fibrillation auriculaire:
– héparinothérapie.
– et antiarythmiques: Cordarone, bêtabloquant, Sotalex.
EXTRASYSTOLES JONCTIONELLES
SIGNES CLINIQUES:
* idem.
ETIOLOGIE:
* idem.
EXAMENS COMPLEMENTAIRES:
* ECG:
– QRS de configuration normale (durée 0,08 s).
– l’onde P’ est négative en D2, D3, VF, elle précède (P’R < 0,12 s) ou suit QRS (RP’ < 0,12 s), parfois onde P’ absente, incluse dans le QRS.
* ionogramme sanguin: rechercher une hypokaliémie, TSH.
* échocardiographie et holter ECG dans un second temps.
TRAITEMENT:
* aucun ou sédatifs: benzodiazépines, Atarax, Natisédine per os.
* si mal tolérées: oxygénothérapie et antiarythmiques, bêtabloquants.
EXTRASYSTOLES VENTRICULAIRES
SIGNES CLINIQUES:
* idem.
* apparition ou aggravation à l’effort si graves.
ETIOLOGIE:
* idiopathiques
* cardiopathie sous-jacente, ischémique ou non.
* hypokaliémie, dysthyroïdie, hypoxie, infection sévère.
* abus d’alcool, de café, de thé, de stupéfiants.
* anxiété.
* iatrogène: digitaliques, théophylline, bêtamimétiques, antiarythmique.
EXAMENS COMPLEMENTAIRES:
* scope.
* ECG:
– QRS large, non précédé d’onde P et suivie d’une onde T de sens opposé à celui de QRS.
– peuvent être bigéminées, trigéminées, interpolées, avec repos compensateur ou décalantes.
– si aspect de BBD: origine dans ventricule gauche, si aspect de BBG: origine dans ventricule droit.
– extrasystoles ventriculaires graves:
– polymorphisme: plus de 2 morphologies différentes sur un même tracé.
– survenue précoce par rapport à l’onde T précédente.
– large > 0,18 s.
– QT long.
– nombreuses, augmentant avec la fréquence cardiaque, ou en salves.
* ionogramme sanguin, TSH.
* holter ECG, échocardiographie dans un second temps.
TRAITEMENT:
* supprimer ou correction de la cause.
* sédatifs si nécessaire: benzodiazépines per os ou Atarax 25 ou Natisédine.
* si extrasystoles ventriculaires bénignes mal tolérées:
– Ténormine: ½ -1 cp /jour ou Sotalex 160: ½ -1 cp/j.
– ou Isoptine 120: 1 cp x 2-3/j.
* si extrasystoles ventriculaires graves:
– Isuprel si bradycardie et QT long.
– ou Xylocaïne: 1 mg/kg IV lente puis 1 à 2 mg/mn à la seringue électrique si ischémie myocardique.
– ou Cordarone: 5 mg/kg IV lente puis 150 mg/6 h. à la seringue électrique.