DIAGNOSTIC :
Le diagnostic positif de l’oedème du visage est évident à l’inspection. Souvent inquiétant pour le patient, l’oedème aigu du visage est une urgence dermatologique.
L’analyse des lésions, leur contexte de survenue et la présence de signes généraux (fièvre) orientent le diagnostic. Peu d’examens complémentaires sont nécessaires.
ÉTIOLOGIE :
Causes fréquentes :
Les trois étiologies les plus fréquentes sont d’une part l’eczéma aigu et la dermite caustique, ne s’accompagnant pas de signes généraux et ne nécessitant pas l’hospitalisation, et d’autre part l’oedème de Quincke et l’érysipèle, s’accompagnant de signes généraux et nécessitant l’hospitalisation.
Eczéma aigu et dermite caustique :
Eczéma aigu :
Diagnostic :
Le diagnostic est clinique, basé sur un oedème prurigineux, avec un érythème mal limité, des vésicules ou microérosions suintantes, des croûtes, parfois mélicériques.
Il n’existe pas de signes généraux. Une impétiginisation est possible.
L’agent causal, souvent méconnu, est recherché par l’interrogatoire.
Des localisations sont évocatrices :
– eczéma palpébral au vernis à ongles et autre produit cosmétiques ;
– eczéma du lobule des oreilles aux branches de lunettes (nickel, colorants) ;
– eczéma de contact des lèvres au rouge à lèvres, à l’embouchure des instruments de musique.
Traitement :
Le traitement repose sur l’éviction de l’allergène incriminé, l’application de dermocorticoïdes classiquement de classe III (Tridésonit®) à doses décroissantes sur une semaine : Tridésonit® crème 1 application matin et soir sur les lésions pendant deux jours, puis une application par jour pendant deux jours, puis un jour sur deux pendant quatre jours puis arrêt.
En cas d’impétiginisation, une antisepsie locale peut être utile pendant quelques jours (Chlorhexidine solution aqueuse® 1 application après la toilette pendant trois jours), plus rarement une antibiothérapie générale ( Pyostacine® per os 1 g/3x/j pendant cinq jours).
Dermite caustique :
Diagnostic :
L’oedème est plus important que dans l’eczéma.
Des érosions superficielles et des bulles, suintantes et douloureuses, sont également présentes.
Il n’existe a pas de signes généraux.
L’interrogatoire recherche la projection dans les heures précédentes de gaz, de liquides chimiques irritants ou caustiques. Le contact est accidentel, au cours d’un accident du travail ou, par exemple, lors de l’exposition à une bombe d’autodéfense (gaz lacrymogène).
Traitement :
Le traitement est identique à celui de l’eczéma.
Il ne faut pas oublier les mesures légales s’imposant en cas d’accident du travail ou agression (certificat descriptif, etc.).

OEdème de Quincke :
Diagnostic :
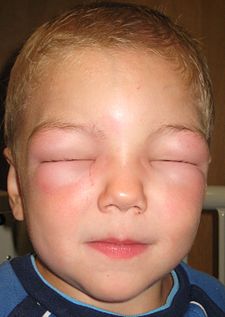
L’oedème de Quincke (ou angio-oedème) est la forme profonde de l’urticaire auquel il peut être associé. Il nécessite l’hospitalisation en urgence (risque d’oedème de la glotte avec détresse respiratoire,
d’hypotension, etc.).
La tuméfaction est fréquemment unique, blanche ou rosée, avec épiderme souvent normal.
Elle s’accompagne d’une sensation davantage à type de cuisson que de prurit. Les zones à tissu sous-cutané lâche (lèvres et paupières) sont le plus touchées. La tuméfaction n’est pas douloureuse.
L’urgence est à la recherche d’une atteinte muqueuse (glotte, langue, voile du palais), pouvant conduire à la détresse respiratoire et nécessitant un traitement d’urgence.
Les signes généraux sont possibles, à type de troubles digestifs (douleurs abdominales, diarrhée, vomissements) ou d’hypotension.
Le diagnostic est clinique, aucun examen complémentaire n’est nécessaire.
L’interrogatoire recherche la notion d’allergies ou d’épisodes similaires préexistants, de piqûres d’insectes (hyménoptères), d’injection d’iode, de prise médicamenteuse ( pénicilline, inhibiteurs de l’enzyme de conversion, sartans, etc.) ou alimentaire dans les minutes précédentes.
Cependant, il n’est pas toujours possible de retrouver une cause.
La survenue récurrente d’angio-oedème sans urticaire, débutant dans l’enfance, et la notion d’antécédents familiaux évoquent l’oedème angioneurotique héréditaire (cf. OEdème).
Rappelons également que l’oedème angioneurotique peut être acquis (lupus, hémopathies lymphoïdes, cryoglobulinémie, en particulier avec le virus de l’hépatite C, etc.).
Traitement :
Le traitement nécessite l’hospitalisation en urgence.
Dans les formes graves, il repose sur l’injection d’adrénaline (0,25 à 0,5 mg en intramusculaire ou en sous-cutanée) associée à des mesures de réanimation (remplissage par du sérum physiologique, oxygénothérapie, voire intubation, etc.).
Les antihistaminiques et les corticoïdes sont injectés ensuite pour prévenir le risque de récidive (Polaramine® 1 ampoule injectable, Solumédrol® 1 mg/kg en intraveineuse).
Dans les formes moins graves, on utilise les antihistaminiques et les corticoïdes sans adrénaline.
Le relais per os peut se faire rapidement, la décroissance des corticoïdes ayant lieu sur 4 à 7 jours environ.
Un certificat médical décrivant l’épisode et l’imputabilité éventuelle d’une substance est remis au patient. Des conseils d’éviction sont donnés.
Chez les patients allergiques, une seringue autoinjectable d’adrénaline (Ana-Help®) pourra leur être remise.
Érysipèle :
Diagnostic :
Il s’agit d’une dermohypodermite aiguë bactérienne, due au streptocoque bêtahémolytique du groupe A.
La localisation au visage est actuellement moins fréquente que celle des jambes. Le placard oedémateux apparaît en quelques heures, précédé d’une fièvre avec frissons. Il est bien limité par un bourrelet périphérique, rouge, infiltré, chaud et douloureux. Souvent unilatéral, il atteint avec prédilection les pommettes. Il peut exister quelques vésicules, squames ou croûtes mélicériques en superficie.
La fièvre est souvent supérieure à 38°5 C. Il n’existe pas de signes de sepsis grave.
Il faut rechercher une porte d’entrée (fissure sous-narinaire ou sous-auriculaire, plaie, etc.).
La numération formule sanguine (NFS) recherche une hyperleucocytose à polynucléaires neutrophiles.
Les hémocultures sont rarement positives et les prélèvements de porte d’entrée sont souvent décevants.
Une tare générale (alcoolisme, diabète, etc.) est à rechercher.
Traitement :
Le traitement requiert l’hospitalisation. Il repose sur la même antibiothérapie que pour l’érysipèle de jambe (pénicilline G en intraveineuse 4 millions d’unités 6x/j, amoxicilline en intraveineuse 1 g/3x/j). Le traitement par voie-intraveineuse est relayé après 48 heures d’apyrexie per os, pour une durée totale d’une quinzaine de jours de traitement.
La porte d’entrée est traitée. La récidive est moins fréquente que dans l’érysipèle de jambe.
Autres causes :
D’autres causes, variées et moins fréquentes, peuvent être responsables de la survenue d’un oedème du visage.
Syndrome oedémateux général :
Diagnostic :
Un syndrome oedémateux général peut provoquer un gonflement localisé des paupières. Il s’agit surtout d’un oedème à prédominance matinale, lié principalement à une atteinte rénale (syndrome néphrotique, glomérulonéphrite aiguë).
Traitement :
Le traitement repose sur la prise en charge de la maladie rénale en hospitalisation.
Syndrome cave supérieur :
Diagnostic :
Rappelons la bouffissure du visage lors du syndrome cave supérieur (oedème cervicofacial en pèlerine, comblement des creux sus-claviculaires, circulation veineuse collatérale thoracique).
La principale cause est le cancer broncho-pulmonaire chez l’homme.
Traitement :
Il s’agit d’une urgence thérapeutique. Le patient est transféré en urgence à l’hôpital après appel du 15.
Une oxygénothérapie nasale, une voie d’abord et l’administration de diurétiques ( Lasilix® 40 à 80 mg IVD) et d’anticoagulants ( Lovenox® 100 UI anti-Xa par 10 kg de poids en sous-cutané en l’absence d’insuffisance rénale ou Calciparine® en sous-cutané) peuvent être administrées avant le transfert.
TRAPS :
Diagnostic :
Il s’agit d’une maladie exceptionnelle. Le TRAPS, fièvre périodique familiale à transmission autosomique dominante, peut entraîner un oedème du visage. À celui-ci s’ajoutent une fièvre, un aspect de pseudoérysipèle des membres, des myalgies et une atteinte ophtalmologique (conjonctivite).
Traitement :
Comme ce syndrôme est dû à une mutation du récepteur du TNF á, il était logique de proposer l’Embrel® (2 injections s.c. par semaine) mais les résultats sont plutôt décevants. Les corticoïdes ont une efficacité partielle. On a tendance actuellement à essayer des anticorps monoclonaux inhibiteurs de l’interleukine 1 (Anakinra®).
Infections :
Infections virales :
* Zona :
Diagnostic
Le zona du territoire ophtalmique peut entraîner un oedème facial. Classiquement, il est plutôt l’apanage des sujets âgés ou immunodéprimés.
L’oedème est unilatéral, localisé à un métamère.
Des douleurs à type de brûlures précédant l’éruption, la survenue de vésicules en bouquet sur une base érythémateuse puis de croûtes sont en faveur du diagnostic. Le diagnostic est clinique.
Différents territoires peuvent être atteints :
– branche frontale avec atteinte de la paupière supérieure et du front ;
– branche lacrymale avec atteinte de la moitié externe de la paupière supérieure, de la région temporale et de la conjonctive bulbaire ;
– branche nasale externe : racine du nez, angle interne de l’oeil, conjonctive ;
– branche nasale interne : aile du nez, partie antérieure de la cloison.
Rappelons que le zona peut entraîner une paralysie faciale périphérique et qu’une atteinte ophtalmique est systématiquement recherchée, surtout en cas d’atteinte de la branche nasale.
Un avis ophtalmologique est demandé au moindre doute, en urgence, d’autant plus en présence de signes de kératite ou d’uvéite.
Le zona peut être confirmé par le cytodiagnostic de Tzanck ou le prélèvement local pour PCR des virus herpès (diagnostic de groupe) dans les cas douteux.
Une immunodépression sous jacente (âge, VIH) devra être recherchée.
Traitement
Le traitement est détaillé dans le chapitre Vésicules. Il repose essentiellement sur le Valaciclovir (Zelitrex®).
* Autres virus :
Un oedème souffleté du visage survenant chez un enfant, accompagné souvent d’un érythème en guirlande des membres fait rechercher une infection à Parvovirus B 19. Un catarrhe oculonasal précédant un signe de Köplick, un érythème du tronc confluent avec des intervalles de peau saine est en faveur d’une rougeole.
Infections bactériennes :
* Staphylococcie maligne :
La classique staphylococcie maligne de la face, engageant le pronostic vital, ne se voit pratiquement plus.
Après manipulation d’un furoncle situé sur la lèvre supérieure ou le sillon nasogénien (en dedans d’une ligne joignant la commissure labiale et l’angle externe de l’oeil) apparaît brutalement un placard inflammatoire, induré, en lie de vin et douloureux. Ce placard est rapidement extensif, avec turgescence du réseau veineux superficiel, parfois surmonté de pustules. Un cordon induré correspondant aux veines thrombosées est présent. Il s’accompagne de signes généraux de sepsis grave (fièvre importante, frissons, asthénie, hypotension, confusion, oligurie, etc.).
La staphylococcie maligne nécessite l’hospitalisation en urgence en réanimation (remplissage, voire inotropes positifs, antibiothérapie en intraveineuse).
* Infection localisée :
Une infection localisée (ethmoïde, chalazion, manipulation de kyste) peut entraîner un oedème local. L’oedème est inflammatoire, la fièvre modérée et l’état général conservé.
Le traitement repose sur l’administration locale d’antiseptiques de type chlorhexidine en solution aqueuse avec éventuellement une antibiothérapie générale (Pyostacine® 1 g/3x/j pendant 7 jours).
* Lèpre :
La lèpre peut entraîner un oedème facial au cours des réactions de réversion et dans sa forme lépromateuse. Le patient a séjourné dans une zone d’endémie. Il existe des nodules plus ou moins volumineux, un faciès léonin et une dépilation des sourcils.
Un avis spécialisé est nécessaire afin de réaliser les prélèvements et de débuter le traitement.
Celui-ci repose sur la polychimiothérapie par rifampicine (600 mg/j), clofazimine (100 mg/j) et dapsone (100 mg/j) pendant vingt-quatre mois au moins. En cas de réaction de réversion, il faut ajouter un traitement anti-inflammatoire (anti-inflammatoires non stéroïdiens ou corticoïdes).
Infections parasitaires :
* Trichinose :
La trichinose est liée à l’ingestion de viande de cheval, de porc ou de sanglier infestée. L’oedème du visage est à prédominance périorbitaire et fébrile, s’accompagnant de myalgies avec faiblesse musculaire, d’une diarrhée.
Biologiquement, il existe une hyperéosinophilie importante et une élévation des enzymes musculaires.
La sérologie est positive tardivement, vers la quatrième semaine.
Le traitement comprend l’albendazole (Zentel®) à la dose de 10 mg/kg pendant 10 jours. En cas de signes généraux et de gravité, d’hyperéosinophilie franche, une corticothérapie générale à la dose de 1 mg/kg pendant 7 à 15 jours peut être nécessaire.
* Trypanosomiase africaine :
La trypanosomiase africaine ne se voit pas en France. Le sujet revient d’une zone d’endémie.
Il existe une hépatosplénomégalie avec adénopathies cervicales postérieures, parfois des lésions cutanées érythémateuses prurigineuses et fugaces.
L’analyse du suc de ponction ganglionnaire ou le frottis sanguin confirmeront le diagnostic.
Le patient est transféré dans un service de maladies infectieuses.
Connectivites :
* Dermatomyosite :
Un oedème périorbitaire liliacé peut s’observer au cours de la dermatomyosite (penser à une néoplasie associée) : myalgies et déficit axial de la force musculaire, papules de Gottron, signe de la manucure, élévation des CPK, capillaroscopie pathologique, biopsie musculaire spécifique).
* Lupus systémique :
Un oedème en loup, érythémateux des pommettes peut se voir dans le lupus systémique.
* Polychondrite atrophiante et Maladie de Wegener :
Une infl ammation du cartilage de l’oreille et du nez peut se voir dans la polychondrite atrophiante.
Une inflammation du nez peut se retrouve principalement dans la polychondrite atrophiante et la maladie de Wegener.
Piqûres :
Un oedème érythémateux et parfois bulleux se voit sur la zone de piqûre.
L’interrogatoire doit s’appliquer à rechercher la notion de piqûre d’insecte.
Le traitement repose sur l’administration d’antiseptiques locaux, d’antihistaminiques de type H1 per os en cas de prurit important (Clarityne® 1 comprimé) et éventuellement de dermocorticoïdes sur le même principe que l’eczéma.
Photosensibilité :
L’oedème fait suite à une exposition solaire normale ou intense. Il faut rechercher des lésions de même type sur les zones photoexposées (décolleté, dos des mains). L’atteinte diffuse et symétrique du visage avec respect du triangle sousmentonnier est évocatrice. Un érythème, des vésicules, voire des bulles, peuvent s’observer.
Lorsque l’oedème fait suite à une exposition solaire normale, il faut rechercher une photosensibilisation : médicamenteuse, de contact par végétaux ou parfums, liés à une maladie générale (lupus, porphyrie, etc.), à une lucite polymorphe ou une urticaire solaire (cf. Photosensibilité).
Le traitement dépend de l’étiologie et est détaillé dans le chapitre Photo-sensibilité. Rappelons qu’une photoprotection vestimentaire et cosmétologique (écrans solaires de type Photoderm® max SPF 50) est souvent nécessaire, et que la prise d’hydroxychloroquinine (Plaquenil® 200, 2 par jour) est peut-être utile en traitement préventif 10 à 15 jours avant l’exposition et est à poursuivre pendant la durée de l’exposition.
Causes diverses :
Nous ne ferons que les citer :
– sarcoïdose, syndrome de Melkersson-Rosenthal ;
– lymphomes, Kaposi, angiomes : évolution subaiguë de lésions préexistantes ;
– fractures : diagnostic évident, oedème douloureux important avec hématome. Urgence thérapeutique avec transfert en urgence à l’hôpital ;
– hypothyroïdie : classique faciès lunaire (autres signes d’hypothyroïdie, dosage TSH et T4) ;
– hypercortisolisme : syndrome de Cushing ou imprégnation prolongée en corticoïdes (télangiectasies, buffalo neck, atrophie cutanée).
Enfin, il arrive qu’aucune cause ne soit retrouvée.
Vous devez être connecté pour poster un commentaire.