DIAGNOSTIC :
La rougeur oculaire fait partie des manifestations de nombreuses pathologies oculaires, des plus bénignes aux plus menaçantes pour la vision. L’analyse précise des caractéristiques d’un oeil rouge et des éventuels éléments associés écessite un examen à la lampe à fente.
Toutefois, si les circonstances retardent l’accès à une consultation en ophtalmologie, des éléments sémiologiques permettent de distinguer les principales orientations diagnostiques.
La rougeur oculaire est une manifestation fréquente.

Son analyse doit être combinée à celle de quatre autres critères : douleur, baisse d’acuité visuelle, tonus oculaire et étude de la pupille.
L’orientation diagnostique repose sur la recherche de ces éléments sémiologiques et de leur association à un oeil rouge (Tableau I).
La conjonctive est une membrane muqueuse fine, transparente, recouvrant la surface interne des paupières et la partie antérieure de la sclère.
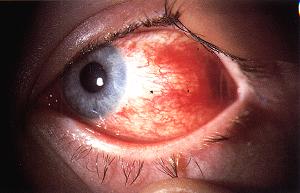
La rougeur oculaire est liée à la dilatation des vaisseaux de la conjonctive ou plus profonds épiscléraux ou ciliaires. Une rougeur localisée peut être le reflet d’une hémorragie sous-conjonctivale ou d’une sclérite localisée. Un cercle périkératique caractérise une rougeur prédominant au niveau du limbe (à la jonction entre la cornée et la conjonctive), observée au cours d’une kératite, d’une uvéite ou d’une hypertonie oculaire aiguë, ou au cours d’un glaucome par fermeture de l’angle. Une rougeur diffuse, sans cercle périkératique, est observée au cours d’une conjonctivite ou d’une sclérite diffuse. Un oeil plus rose que rouge est plutôt en faveur d’une conjonctivite. La recherche d’antécédents médicaux généraux peut conduire au diagnostic, par exemple dans le cas d’une uvéite ou d’une sclérite compliquant une maladie systémique.

ÉTIOLOGIE :
Traumatisme :
Une plaie pénétrante du globe avec corps étranger intraoculaire peut être passée inaperçue, en particulier lorsque celle-ci est causée par un éclat métallique de petite taille. Cette étiologie doit être systématiquement évoquée chez les sujets présentant un oeil rouge ou douloureux et exerçant une profession à risque (serrurier, fraiseur, employé de chantier, etc.). Méconnu, le corps étranger intraoculaire peut être responsable de nombreuses complications sévères, dont l’endophtalmie.
Un traumatisme non perforant du globe a fréquemment pour origine des projectiles de taille moyenne dont les balles de golf, de tennis et de squash. Parmi les nombreuses lésions possibles après contusion, des lésions de l’angle iridocornéen peuvent entraîner un glaucome secondaire. Tout oeil rouge ou douloureux après contusion nécessite donc, de manière systématique, un examen à la lampe à fente avec mesure du tonus oculaire.
Hémorragie sous-conjonctivale :
La présence de sang sous la conjonctive est souvent particulièrement inquiétante pour le patient. Pourtant, malgré l’aspect parfois impressionnant de l’hémorragie sous-conjonctivale, le plus souvent aucune cause n’est retrouvée.
L’hémorragie peut masquer une plaie du globe, qui doit être systématiquement envisagée chez les professions à risque (cf. infra). Au cours du Sida, la localisation conjonctivale d’un sarcome de Kaposi peut simuler une hémorragie sousconjonctivale.
Aucune investigation à visée étiologique n’est justifiée, sauf dans le cas d’hémorragies récidivantes qui peuvent révéler une hypertension artérielle (HTA) ou un trouble de l’hémostase méconnus.
La résorption spontanée d’une hémorragie sousconjonctivale est observée en quelques jours à 3 semaines.
Conjonctivites et atteintes de la conjonctive au cours d’affections dermatologiques :
Conjonctivites allergiques :
L’interrogatoire à la recherche d’autres antécédents d’atopie (rhinite, asthme, eczéma) permet souvent une orientation. La conjonctivite est fréquemment saisonnière, surtout printanière, selon la présence de l’allergène déclenchant, dont certains pollens. Les signes régressent habituellement spontanément, avec des récidives lors de la réexposition à l’allergène. Le principal signe fonctionnel est le prurit. Le chémosis ou oedème conjonctival peut être très marqué, jusqu’à faire hernie à travers la fente palpébrale.
La conjonctivite printanière, atteignant l’enfant de moins de 12 ans, est caractérisée par une très importante hypertrophie pavimenteuse de la conjonctive tarsale supérieure et entraîne de fréquentes lésions cornéennes secondaires.
La conjonctivite gigantopapillaire est observée chez le porteur de lentilles de contact.
L’examen de la conjonctive tarsale, après avoir éversé la paupière supérieure met en évidence une hypertrophie des papilles ou des follicules.
Conjonctivites bactériennes :
Très banales, les conjonctivites bactériennes touchent les sujets de tous âges. Les germes les plus fréquemment en cause sont Staphylococcus aureus, Streptococcus pneumoniae et Haemophilus influenzae. L’hyperhémie conjonctivale fait suite à une sensation d’irritation oculaire. Après un début unilatéral, la conjonctivite est habituellement bilatérale. Des sécrétions mucopurulentes sont présentes, pouvant coller les paupières le matin au réveil. Chez le jeune enfant, la récidive de conjonctivites bactériennes doit faire systématiquement rechercher une anomalie des voies d’excrétion lacrymale.
La conjonctivite bactérienne régresse habituellement en quelques jours sous une antibiothérapie en collyre (instillé toutes les 3 heures pendant la journée). Dans la forme typique, l’utilisation empirique, sans examen bactériologique préalable, d’un collyre antibiotique à large spectre tel la rifamycine est admise.
Atteintes conjonctivales en rapport avec des affections dermatologiques :
Au cours des érythèmes polymorphes, des syndromes de Stevens-Johnson ou de Lyell, les lésions conjonctivales sont généralement d’intensité corrélée à la sévérité de l’atteinte cutanée. À la phase aiguë de l’affection, fait suite une phase de fibrose susceptible d’entraîner des séquelles cornéennes, conjonctivales, palpébrales.
Au cours des rosacées, la survenue de blépharoconjonctivites est particulièrement fréquente. La manifestation la plus habituelle est une meibomiite chronique visible sous forme de bouchons jaunes aux orifices de drainage des glandes de Meibomius, sur le versant postérieur de la marge palpébrale. Des chalazions à répétition relèvent du même mécanisme. Les formes les plus sévères de rosacées peuvent se compliquer de kératite.
Kératites :
Brûlures chimiques :
La projection de caustique peut être à l’origine de lésions conjonctivales ou cornéennes graves.
Les brûlures par alcalins sont plus sévères que celles causées par les acides.
La précocité et l’abondance d’un rinçage, au sérum physiologique ou à l’eau, des surfaces oculaires conditionnent le pronostic.
Kératite d’exposition aux ultraviolets :
Les signes fonctionnels apparaissent après un délai de quelques heures suivant l’exposition aux ultraviolets. Les lésions oculaires se limitent très habituellement à une kératite ponctuée superficielle. Les causes les plus fréquentes sont une exposition solaire intense non protégée (« ophtalmie des neiges ») ou professionnelle (« coup d’arc »).
Corps étranger intracornéen :
Ceux-ci sont fréquemment observés chez les membres des professions à risque (cf. traumatismes perforants) ou après accident de bricolage.
L’ablation du corps étranger doit être réalisée au cours d’un examen à la lampe à fente.
Kératites secondaires à une déformation palpébrale :
L’ectropion est défini comme une éversion du bord libre de la paupière, il peut résulter en une malocclusion, responsable de kératite.
L’entropion, défini comme une bascule en dedans du bord libre de la paupière, peut également être responsable d’une kératite intense, par frottement des cils sur la cornée.
Kératite secondaire à un syndrome sec oculaire :
Il s’agit d’une des causes les plus fréquentes d’irritation oculaire chronique, en particulier chez le sujet âgé.
Le test diagnostique le plus couramment utilisé est le test de Schirmer, mesurant la sécrétion lacrymale de base après instillation d’un collyre anesthésique (oxybuprocaïne). Une sécrétion lacrymale imbibant moins de 5 mm de bandelette-buvard en 3 minutes est généralement admise comme insuffisante. La mesure du temps de rupture du film lacrymal (BUT ou break-up time) est également utilisée. Réalisé lors de l’examen à la lampe à fente après instillation de collyre à la fluorescéine, le BUT est l’intervalle séparant un clignement palpébral de la première rupture du film lacrymal. Un BUT < 3 secondes est le reflet fiable d’un syndrome sec oculaire. Le test au rose Bengale ou au vert de lissamine, colorant les cellules cornéennes kératinisées et les points d’érosion épithéliale, est moins utilisé.
L’hyposécrétion lacrymale peut être responsable de symptômes variables selon son intensité. Au-delà d’une simple sensation de gène, douleur et rougeur oculaires sont observées en cas de kératite ponctuée superficielle (KPS). Dans les formes rares les plus sévères, des complications cornéennes plus profondes sont possibles.
Les syndromes secs oculaires sont fréquemment idiopathiques. Une étiologie médicamenteuse, par effet parasympatholytique, doit cependant toujours être recherchée par l’interrogatoire.
Les syndromes secs iatrogènes sont habituellement les plus marqués lors de la prise d’antidépresseurs tricycliques ou de neuroleptiques du groupe des phénothiazines. Par ailleurs, de nombreuses affections systémiques peuvent se compliquer de syndromes secs oculaires. Le syndrome de Sjögren, que celui-ci soit isolé ou associé une polyarthrite rhumatoïde (ou à une autre connectivite), comporte une kératoconjonctivite sèche. Au cours d’une sarcoïdose, l’atteinte de la glande lacrymale peut se manifester par une hypertrophie ou une hyposécrétion lacrymale isolée. Enfin, le syndrome sec oculaire peut également être secondaire aux séquelles d’une pemphigoïde ou d’un syndrome de Stevens-Johnson.
Kératites virales :
Herpès cornéen :
Dans la très grande majorité des cas, il s’agit d’une kératite récurrente secondaire, survenant à distance de la primo-infection par le virus herpès simplex (HSV). La forme la plus fréquente et la plus typique est l’ulcère dendritique.
Son aspect en « feuille de chêne » est particulièrement bien mis en évidence après instillation de fluorescéine, lors de l’examen à la lampe à fente.
Les signes fonctionnels sont souvent intenses avec douleurs vives, larmoiement et photophobie.
Plus rarement, des kératites profondes peuvent être observées, dont la kératite disciforme, considérée comme une réaction d’hypersensibilité secondaire chronique à l’HSV.
Dans la forme typique de la kératite herpétique, le diagnostic est clinique, sans recours à des prélèvements virologiques.
Bien que l’évolution spontanée soit favorable, l’utilisation de pommade ophtalmique à l’aciclovir permet une cicatrisation plus rapide. La kératite herpétique peut être déclenchée ou aggravée par l’utilisation inappropriée de collyres aux corticoïdes.
Zona ophtalmique :
Lié à la récurrence de l’infection à virus varicellezona (VZV) dans le territoire de la première branche du trijumeau (V.1), le zona ophtalmique est avant tout observé chez les sujets âgé ou immunodéprimé.
La présence de vésicules sur l’aile du nez traduit l’implication de la branche nasale du nerf nasociliaire, associée à un risque particulièrement élevé de lésions oculaires. Globalement, des manifestations ophtalmologiques sont observées dans environ 40 % des cas de zona du V.1.
Les lésions les plus fréquentes sont superficielles (conjonctivite, kératite), mais une inflammation endoculaire (uvéite) peut également être rencontrée.
La sensibilité cornéenne est habituellement significativement réduite. Des complications cornéennes secondaires sévères peuvent parfois être observées, pouvant aller jusqu’à la perforation.
Un traitement antiviral (aciclovir ou valaciclovir) per os, voire en intraveineuse dans les cas avec lésions cornéennes sévères, est systématiquement indiqué en cas de zona du V.1.
Kératoconjonctivites à adénovirus :
Les kératoconjonctivites à adénovirus surviennent de manière épidémique, avec une transmission du virus par simple contact manuel ou par l’intermédiaire de matériel ou de mobilier contaminé. La consultation médicale peut être une source d’infection. Les premières manifestations oculaires sont habituellement unilatérales, avec une bilatéralisation fréquente dans les jours suivants. La rougeur conjonctivale est très marquée avec présence, comme dans certaines conjonctivites allergiques, de follicules et d’un chémosis. Des lésions cornéennes sont présentes chez 80 % des patients. La kératite ponctuée superfi cielle (KPS) peut être suivie d’opacités nodulaires sous-épithéliales séquellaires, susceptibles de persister pendant des mois ou des années. Des manifestations nasopharyngées sont fréquemment associées, ainsi que des adénopathies prétragiennes ou sous-maxillaires.
Le diagnostic virologique n’est pas réalisé en routine.
Aucun traitement n’a fait la preuve de son efficacité, l’éviction scolaire des enfants atteints est nécessaire.
Kératites Bactériennes :
Abcès de cornée :
L’abcès de cornée constitue l’aspect le plus courant de l’infection cornéenne par une bactérie.
Les germes le plus souvent en cause sont les staphylocoques, les streptocoques et le Pseudomonas. Un facteur favorisant l’infection est quasi systématiquement retrouvé. Le port de lentilles de contact mal adaptées ou décontaminées de manière inappropriée est fréquemment en cause. Le traumatisme cornéen ou l’infection bactérienne secondaire d’une cornée présentant une autre pathologie sont également incriminés.
La présentation habituelle est celle d’un ulcère, plus ou moins rapidement creusant selon le germe en cause. Dans la forme typique, la douleur est intense, avec rougeur prédominant au limbe (cercle périkératique).
Des prélèvements bactériologiques sont indispensables, réalisés à la fois au niveau de la conjonctive et directement sur la zone de l’abcès, après instillation d’un collyre anesthésique.
Trachome :
La maladie est définie comme une kératoconjonctivite épidémique, transmissible, à évolution généralement chronique, caractérisée par la formation de follicules, une hyperplasie papillaire, un pannus cornéen (néovascularisation cornéenne) et des lésions cicatricielles palpébrales typiques. L’agent responsable est Chlamydiae trachomatis. La contagiosité est faible et la maladie est surtout endémique en Asie et en Afrique du Nord. Les manifestations cornéennes sont liées d’une part à une atteinte directe avec phénomènes inflammatoires à point de départ limbique, d’autre part à des complications mécaniques secondaires aux lésions palpébrales.
Autres kératites infectieuses :
Kératites fungiques :
Les agents les plus fréquemment rencontrés sont les Fusarium. Les traumatismes cornéens d’origine végétale ou les procédures inadéquates de décontamination des lentilles de contact sont des étiologies fréquentes. Les aspects cliniques sont très variés, simulant souvent de manière torpide les kératites d’origine bactérienne.
En cas d’ulcère cornéen, des prélèvements à but mycologique doivent donc toujours accompagner ceux destinés aux études bactériologiques.
Kératites amibiennes :
Les kératites à Acanthamoeba sont de plus en plus fréquemment rapportées chez le porteur de lentilles. L’usage de l’eau du robinet pour l’entretien des lentilles est généralement incriminé.
Les lésions initiales peuvent simuler une kératite herpétique, mais sont plus traînantes, avec des douleurs prolongées.
Épisclérites, sclérites :
L’épisclérite, inflammation de l’enveloppe susjacente de la sclère, est parfois difficile à dissocier de la sclérite. La rougeur oculaire n’est habituellement pas associée à une douleur dans le cas de l’épisclérite, tandis que la sclérite est douloureuse, souvent de manière intense. Entre un tiers et la moitié des cas sont bilatéraux.
L’oeil est plutôt rouge vif en cas d’épisclérite, rouge violacé au cours des sclérites. Une photophobie et un larmoiement sont fréquents en cas de sclérite. Épisclérites et sclérites peuvent être diffuses ou nodulaires. Outre les sclérites antérieures (plus de 80 % des cas), des sclérites postérieures peuvent, par contiguïté, entraîner des complications sévères : plis choroïdiens, décollement de rétine exsudatif, oedème papillaire. Certaines sclérites sont nécrosantes, avec ou sans inflammation, exposant à un risque de perforation du globe.
Globalement une étiologie systémique est retrouvée chez environ 25 % des patients présentant une épisclérite et un peu moins de 50 % des cas de sclérites. Parmi la vingtaine de maladies systémiques incriminées, les plus fréquentes sont la polyarthrite rhumatoïde, la maladie de Wegener, la polychondrite atrophiante, l’artérite de Takayasu, le lupus systémique.
Exceptionnellement des maladies infectieuses peuvent être en cause, parmi lesquelles la syphilis, la maladie de Lyme et la tuberculose.
Uvéites :
Étymologiquement l’uvéite est une inflammation de l’uvée (choroïde, corps ciliaire, iris).
Actuellement, le terme d’uvéite désigne toute inflammation endoculaire. L’uvéite peut être :
– antérieure : en avant du cristallin ;
– intermédiaire : vitré, rétine périphérique ;
– postérieure : choroïdite, rétinite, neurorétinite ;
– une panuvéite : ensemble des structures endoculaires.
Une rougeur oculaire n’est observée qu’en cas d’uvéite antérieure, essentiellement lorsque celle-ci est aiguë, mais peut manquer lorsque l’inflammation est chronique. Une baisse d’acuité visuelle est généralement associée. Celle-ci peut être très modeste, limitée à la simple perception de « mouches » ou de myodésopsies, ou plus sévère, notamment en cas de retentissement de l’inflammation au niveau de la rétine, avec oedème maculaire. Le tonus oculaire peut être normal, abaissé ou augmenté. La pupille est exposée à un risque de déformation par des synéchies iridocristalliniennes, caractérisées par l’adhésion d’origine inflammatoire de l’iris au cristallin. Ces synéchies peuvent donner à la pupille un aspect en « feuille de trèfle ».
L’examen à la lampe à fente permet de confirmer le diagnostic d’uvéite antérieure en mettant en évidence un phénomène de Tyndall. Celui-ci traduit la visualisation sous forme de poussière.
Les principales causes d’uvéite sont répertoriées dans le tableau II, en se souvenant que seules les uvéites antérieures s’accompagnent d’un oeil rouge.

Vous devez être connecté pour poster un commentaire.