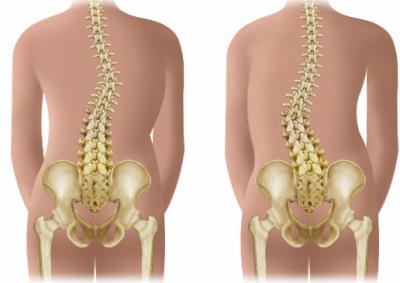
1- Définition :
La scoliose est une déviation du rachis qui se présente toujours avec une déformation dans le plan frontal. Cependant les radiographies et l’examen du patient montre qu’il existe une déformation tridimensionnelle dans le plan frontal, sagittal et horizontal avec une rotation vertébrale provoquant une gibbosité. Globalement, on distingue deux types de déviation dans le plan frontal:
• l’attitude scoliotique, qui est une courbure souple, de faible amplitude, disparaissant en position couchée, d’évolution bénigne, présente chez 10% des nourrissons et des adolescents. Cette courbure n’est jamais associée à une déviation dans le plan horizontal, il n’y a donc jamais de gibbosité.
• Les courbures structurelles: ce sont les vraies scolioses, courbures fixées avec composante rotatoire. Elles sont mises en évidence en analysant cliniquement l’asymétrie thoracique ou lombaire, secondaire à la rotation vertébrale. Les courbures structurelles touchent moins de 2% d’une population d’adolescents.
Parmi les courbures structurelles, on trouve 70% de courbures dites idiopathiques et 30% des courbures secondaires à des affections reconnues. Les scolioses non idiopathiques sont des courbures congénitales (malformations vertébrales par défaut de segmentation, ou demi-vertèbre supplémentaire), de courbures neurologiques (IMC, myopathie, poliomyélite), de courbures secondaires à la malade de Recklinghausen, , des problèmes métaboliques ou ligamentaires (maladie de Marfan, maladie de Lobstein).
Ces courbures sont en général découvertes par leur maladie de base et du fait de leur grande progression.
2- La scoliose idiopathique :
La scoliose dite “idiopathique » est une scoliose qui a son existence propre et n’est point la conséquence d’une autre. Il s’agit d’une déformation rachidienne consistant en un déplacement relatif et progressif d’une vertèbre par rapport à ses vertèbres adjacentes, se produisant dans les trois plans de l’espace, sans perte de continuité ostéo-ligamentaire, essentiellement durant les périodes de croissance.
Le traitement global des scolioses idiopathiques (SI) comprend 4 temps principaux:
• dépistage;
• surveillance de l’évolution;
• traitement conservateur;
• traitement chirurgical.
Le but visé par ce programme sera de stabiliser le rachis, au travers de la croissance, dans une forme et une fonction utiles pour toute la durée de la vie adulte.
3- Évolutivité et histoire naturelle :
Dans l’enfance et l’adolescence, la SI est une affection indolore dont le seul symptôme est la déformation vertébrale, sauf pour les formes très graves d’emblée qui compromettent la fonction respiratoire.
Le risque de progression est évalué pour chaque cas, car c’est ce risque uniquement qui devra servir de base à l’indication thérapeutique. DUVAL-BEAUPERE a étudié les relations entre l’aggravation des SI avec la croissance et la maturation osseuse. La pente initiale d’aggravation de la scoliose est lente puis, dès l’apparition des premiers signes de puberté, elle s’aggrave de deux à huit fois pour s’infléchir à nouveau à maturation osseuse.
L’âge de début d’une courbe déterminera l’angle en fin de croissance. Une SI infantile ( 1 à 4 ans) atteindra toujours les 100° en fin de croissance mais seulement 32% des SI découvertes de 4 à 7 ans atteindront 100°, 13% de celles découvertes entre 7 et 11 ans et 4% de celles découvertes entre 11 ans et la puberté. Le risque de progression pour les garçons, à courbes comparables, est dix fois moins levé que pour les filles. Plus la croissance est rapide en période pubertaire, plus le risque d’évolution est important.
L’aggravation angulaire sera la plus marquée pour les courbes mesurant de 60 à 80° à maturation osseuse, car, pour les courbes plus élevées, les facteurs mécaniques (côtes, tassement axial, arthrose interarticulaire ou inter-somatique) limitent l’aggravation angulaire. En général, une nouvelle poussée de décompensation rapide se produit au moment de la ménopause.
Les conséquences cliniques à long terme sont les suivantes par exemple un patient âgé 50 ans, courbe de 90°:
• les douleurs: 40 à 60% des patients porteurs d’une scoliose idiopathique grave se plaignent de douleurs rachidiennes, incidence comparable avec la population moyenne. Cependant, les douleurs du scoliotique sont plus importantes et plus fréquentes. Dans les courbes lombaire et thoraco-lombaire plus particulièrement, si une translation rotatoire existe à l’extrémité inférieure de la courbe, on trouve une proportion plus élevée de lombalgies invalidantes. Les courbes thoraco-lombaires créent un déséquilibre du tronc important entraînant une fatigue très importante du fait des efforts musculaires d’équilibration active qu’il provoque. Cependant, l’intensité des rachialgies n’est pas en rapport avec l’existence ou non de phénomènes arthrosiques ou avec la sévérité de la courbe.
• Les fonctions pulmonaires sont discrètement perturbées dans les courbes thoraciques dès 60° mais c’est au-delà de 100° que la mécanique ventilatoire sera détériorée avec une diminution de la capacité vitale et du volume maximal d’expiration seconde, ceci parallèlement à l’accroissement de la courbe. A long terme, une insuffisance cardiaque droite et une hypertension artérielle pulmonaire irrécupérable altéreront le pronostic vital.
De nos jours, l’intégration sociale dépend également de l’aspect esthétique. La présence d’une gibbosité ou d’un déséquilibre thoracique est très mal supporté par les adolescents.
Plus rare sont l’apparition de troubles neurologiques, digestifs et d’hypotrophie globale corporelle.
4- Dépistage :
Spontanément les scolioses idiopathiques sont découvertes par les parents lorsque l’angle de courbure est d’environ 40°, il est alors trop tard pour mettre en route une traitement conservateur efficace. Il faut donc dépister les SI en âge pré-pubertaire en recherchant la présence d’une gibbosité de plus de 5°. En cas de test positif une radiographie de colonne totale est la base de la mesure, les courbures de plus de 25° seront traitées, les autres sont suivies afin de documenter une progression.
5- Indication thérapeutique :
De manière globale, l’indication thérapeutique d’une Si de l’enfant ou de l’adolescent sera basée sur trois éléments:
1. la certitude du diagnostic d’une scoliose idiopathique avec ses critères structuraux de déformation dans les 3 plans de l’espace (plans frontal, sagittal et transversal) ainsi que l’élimination des autres causes de scoliose (neurologique, congénitale).
2. L’étude précise de la courbure et de l’évaluation de son évolutivité et de la croissance résiduelle.
Les moyens de surveillance et de traitements efficaces à disposition et la connaissance de leurs effets secondaires.
Les premiers pas thérapeutiques: dépistage et surveillance.Tous les pays industrialisés ont introduit un dépistage scolaire précoce par examen clinique, par mesure angulaire, de la gibbosité, ou par documentation des asymétries rachidiennes au moyen de photographies moirées par exemple.
Le dépistage le plus efficace sera effectué entre 10 et 12 ans, avant la grande poussée de croissance pubertaire ou à son début. Lors de ces contrôles
30% des enfants seront crédités d’une asymétrie banale,
• 2 à 3% auront des angles de scoliose de plus de 10°;
• 0,3 à 0,5% des angles de plus de 20°;
• 0,1 à 0,3% des angles de 30°;
• 0,1% des angles de plus de 40°;
• 0,2% de ces enfants seront justifiables d’un traitement conservateur ou opératoire.
6- Les traitements conservateurs :
Les méthodes classiques de traitements conservateurs des scolioses sont appliquées, après dépistage, sur des courbes d’environ 25°, qui ont montré une tendance évolutive chez des patients en croissance.
Le corset de MILWAUKEE développé par BLOUNT et SCHMIT est composé d’un moule pelvien supportant des mâts sur lesquels est fixée une collerette qui doit procurer un effet d’auto allongement permanent. Des mains d’appui exercent des pressions sur les gibbosités. Ce corset nécessite des réglages fréquents et il est difficilement toléré du point de vue psychologique. Il a le mérite d’avoir été le premier corset efficace et des résultats à très long terme sont à disposition. Pour des courbes de 30 à 39°, avec un contrôle moyen à plus de 10 ans, l’évolution est la suivante:
• angle de mise en corset: 34,8°;
• meilleur angle en corset: 16,6°;
• angle à la sortie du corset: 24,2°;
• dernier contrôle (11,6 ans): 30,8°.
Le corset de BOSTON est une orthèse préfabriquée d’adaptation rapide, bien tolérée par les patients. L’effet correctif est immédiat par des appuis pelviens, lombaires et thoraciques uniquement. L’effet de correction est opéré par des appuis antérieurs et postérieurs couplés sur les gibbosités et par des vides laissés à l’intérieur du corset et qui permettent à la correction de s’opérer dans le plan frontal et transversal.
Pour un groupe de 102 patients présentant une courbe moyenne de 33,6° à la mise en corset, l’angle au contrôle à un an après la fin du traitement est de 30,4°.
Les contre-indications du traitement par corset peuvent être formelles ou relatives. les contre-indications formelles sont: la maturation osseuse terminée, les courbes dépassant 45 à 50°, l’obésité sévère et le patient non coopérant. Les contre-indications relatives concernent les courbes accompagnées par une lordose thoracique ou celles dont l’apex est crânial à D5, qui, en principe, sont réfractaires à tout traitement conservateur.
De nombreuses orthèses de redressement vertébral existe, les critères d’efficacité d’un corset sont : correction immédiate de plus de 50% de la courbure initiale, absence de progression lors de contrôle radiologique fait hors cor-set. La physiothérapie est un traitement adjuvant qui permet de préserver une bonne souplesse une un capital musculaire durant la durée du post du corset.
7- Les traitements chirurgicaux :
Seul un traitement chirurgical peut maintenir à long terme la correction importante d’une déviation rachidienne. Seront opérées les scolioses d’angle assez élevé pour être mal tolérées ou présentant un risque d’évolution à l’âge adulte. Il s’agit de courbures de plus de 50° en zone thoracique et de 40° en zone lombaire et qui poursuivront leur évolution durant toute la vie.
Le principe de base de toute intervention chirurgicale sera de fixer (arthrodéser) les vertèbres scoliotiques les unes aux autres pour empêcher toute aggravation ultérieure et préserver un équilibre global du tronc de face et de profil . Il faut cependant se rappeler qu’un rachis arthrodésé ne sera jamais un rachis normal, ni dans sa forme, ni dans sa fonction.. Il faudra donc un choix correct des niveaux de fusion. La correction angulaire ne sera utile que si les deux conditions préalables sont réalisées, soit: une arthrodèse solide et équilibrée.
La grande majorité des courbes opérées actuellement présente des angles de 45 à 60°, elles sont opérées par voie postérieur. Par contre, les courbes de plus de 90° nécessitent un temps de libération antérieure par throracoscopie ou thoracotomie. Dans des courbes particulièrement rigides, un temps de libération chirurgicale suivie d’une traction par halo peut être nécessaire.
A l’étage lombaire et dorso-lombaire, il est possible également de procéder à des arthrodèses intersomatiques antérieures en compression. Ces techniques permettent des corrections angulaires et rotatoires très performantes même si le nombre de niveaux fusionnés est moins important. L’intérêt principal de ces méthodes est de conserver le plus grand nombre possible de disques mobiles en zone lombaire.
Afin de diminuer au maximum les complications immédiates et tardives de cette chirurgie lourde, un certain nombre de précautions sont à prendre. Le planning préopératoire définit avec précision les niveaux à instrumenter, le type de matériel à implanter et l’importance de la correction réalisable avec sécurité. L’équipe anesthésique doit être à même de maîtriser les techniques d’hypotension afin de diminuer la perte sanguine en association avec l’autotransfusion et la récupération sanguine.
Le risque opératoire majeur reste l’atteinte médullaire ischémique qui apparaît avec une fréquence de 0,2 à 0,5%. Une distraction mesurée, le réveil préopératoire et l’enregistrement des potentiels évoqués somesthésiques seront les précautions à prendre pour éviter cette complication toujours désastreuse. Le risque d’infection est actuellement contrôlé par une antibiothérapie prophylactique. Les complications à long terme sont représentées par l’apparition de pseudarthrose et des bris de matériel, par la progression d’une courbe dont les niveaux de fixation sont insuffisants ou mal choisis, enfin par l’apparition de lombalgies dues à la surcharge des disques libres résiduels en zone lombaire.
Auteur : André Kaelin (Service d’orthopédie Pédiatrique, Hôpital des Enfants, GENEVE)