I- Introduction :
A- Définition de la phlébite :
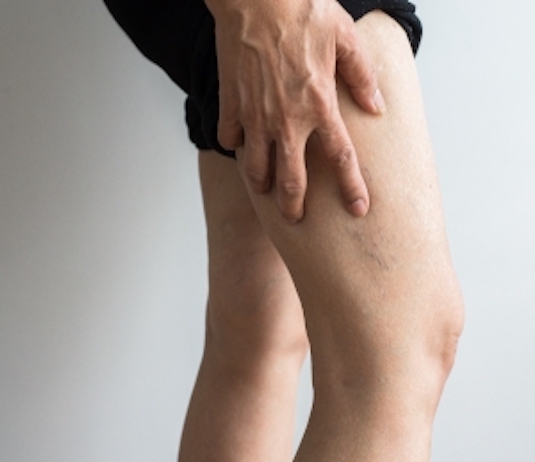
La phlébite est une condition médicale fréquente qui se produit lorsqu’un caillot sanguin se forme dans une veine profonde du corps, généralement dans les jambes. Cela peut entraîner une obstruction de la circulation sanguine et peut être très douloureux. La phlébite peut également augmenter le risque de développer une embolie pulmonaire, une condition potentiellement mortelle où un caillot sanguin se détache et voyage vers les poumons. Les facteurs de risque pour la phlébite comprennent l’âge avancé, la sédentarité, l’obésité, le tabagisme, les maladies cardiaques et les maladies auto-immunes. Les symptômes de la phlébite comprennent une douleur et un gonflement dans la jambe affectée, une rougeur et une chaleur localisées, des ecchymoses et de la fièvre. Le diagnostic de la phlébite peut être établi par un examen clinique, des examens de laboratoire et des techniques d’imagerie. Le traitement de la phlébite comprend généralement des anticoagulants, des anti-inflammatoires et des antalgiques, ainsi que des interventions chirurgicales si nécessaire. La prévention de la phlébite peut inclure l’exercice régulier, une alimentation saine et l’arrêt du tabac.
B- Importance de la phlébite en tant que problème de santé publique :
 La phlébite est un problème de santé publique majeur en raison de son incidence élevée et de ses conséquences potentiellement graves pour la santé. Selon les estimations, environ un à deux pour cent de la population développera une phlébite au cours de leur vie, et les taux d’incidence augmentent avec l’âge. La phlébite peut entraîner une douleur significative et une incapacité temporaire, ce qui peut avoir un impact négatif sur la qualité de vie des personnes touchées. De plus, la phlébite peut augmenter le risque de développer une embolie pulmonaire, une condition potentiellement mortelle. Les coûts de la phlébite sont élevés, tant en termes de coûts médicaux que de coûts indirects associés à la perte de productivité et à la invalidité. En conséquence, il est important de reconnaître et de traiter rapidement la phlébite pour minimiser ses conséquences pour la santé publique et pour les individus touchés. La prévention de la phlébite, y compris la promotion de modes de vie sains, peut aider à réduire l’incidence de cette condition et à améliorer la qualité de vie des personnes touchées.
La phlébite est un problème de santé publique majeur en raison de son incidence élevée et de ses conséquences potentiellement graves pour la santé. Selon les estimations, environ un à deux pour cent de la population développera une phlébite au cours de leur vie, et les taux d’incidence augmentent avec l’âge. La phlébite peut entraîner une douleur significative et une incapacité temporaire, ce qui peut avoir un impact négatif sur la qualité de vie des personnes touchées. De plus, la phlébite peut augmenter le risque de développer une embolie pulmonaire, une condition potentiellement mortelle. Les coûts de la phlébite sont élevés, tant en termes de coûts médicaux que de coûts indirects associés à la perte de productivité et à la invalidité. En conséquence, il est important de reconnaître et de traiter rapidement la phlébite pour minimiser ses conséquences pour la santé publique et pour les individus touchés. La prévention de la phlébite, y compris la promotion de modes de vie sains, peut aider à réduire l’incidence de cette condition et à améliorer la qualité de vie des personnes touchées.
C- Objectif de l’article :
L’objectif de cet article est de fournir une information complète et actualisée sur la phlébite, une condition fréquente et potentiellement grave qui peut affecter la qualité de vie des personnes touchées et leur santé globale. Ce texte s’adresse à un large public, y compris les professionnels de la santé, les patients et leurs proches, ainsi qu’à tous ceux qui souhaitent en savoir plus sur la phlébite. Le but est de décrire la définition, les causes, les symptômes, les diagnostics et les traitements de la phlébite, ainsi que son importance en tant que problème de santé publique. Les lecteurs apprendront également des conseils sur la prévention de la phlébite et sur les mesures à prendre en cas de symptômes. En fin de compte, cet article vise à éduquer le public sur la phlébite afin de promouvoir une meilleure compréhension de cette condition et une meilleure prise en charge pour les personnes touchées.
II- Causes de la phlébite :
A- Facteurs de risque :
Les facteurs de risque pour la phlébite sont multiples et peuvent inclure des facteurs liés au mode de vie, à la santé générale et à certains états médicaux. L’âge avancé est un facteur de risque important pour la phlébite, car les veines deviennent plus fragiles avec le temps. La sédentarité, l’obésité et le tabagisme peuvent également augmenter le risque de phlébite, car ces facteurs peuvent affecter la circulation sanguine et la coagulation sanguine. Les personnes souffrant de maladies cardiaques, telles que l’insuffisance cardiaque ou la fibrillation auriculaire, sont également plus à risque de développer une phlébite. Enfin, les personnes atteintes de certaines maladies auto-immunes, telles que le lupus ou la polyarthrite rhumatoïde, peuvent être plus susceptibles de développer une phlébite en raison de la perturbation de la coagulation sanguine qui peut se produire dans ces états. Il est important de consulter un médecin pour évaluer le risque de phlébite et pour élaborer un plan de traitement adéquat en cas de besoin.
1- Facteurs héréditaires :
Les facteurs héréditaires peuvent également jouer un rôle important dans le développement de la phlébite. Certaines personnes peuvent être prédisposées à la phlébite en raison de leur histoire familiale ou de la présence de certaines anomalies génétiques qui affectent la coagulation sanguine. Par exemple, les anomalies du gène qui code pour la protéine C activée, un facteur de coagulation important, peuvent augmenter le risque de phlébite. De même, les anomalies du gène de la protéine S, un autre facteur de coagulation, peuvent augmenter le risque de phlébite. Il est important de noter que, bien que les facteurs héréditaires peuvent augmenter le risque de phlébite, ils ne sont généralement pas la seule cause. Les facteurs environnementaux, tels que le mode de vie et les conditions médicales, peuvent également contribuer au développement de la phlébite. En conséquence, une approche globale qui tient compte à la fois des facteurs héréditaires et environnementaux est nécessaire pour évaluer le risque de phlébite et élaborer un plan de traitement adéquat.
2- Sédentarité :
La sédentarité est un facteur de risque important pour le développement de la phlébite. Les personnes qui passent de longues périodes assises ou debout sans se déplacer peuvent développer une stase veineuse, ce qui peut entraîner une accumulation de sang dans les veines. Cette accumulation peut favoriser la formation de caillots sanguins, qui peuvent être un facteur déclencheur pour le développement de la phlébite. La sédentarité peut également affecter la circulation sanguine en réduisant la pression dans les veines, ce qui peut entraîner une stagnation du sang dans les veines des jambes. En conséquence, il est important de maintenir une activité physique régulière pour aider à prévenir la phlébite. Les activités simples, telles que la marche, le jogging ou le vélo peuvent aider à améliorer la circulation sanguine et réduire le risque de phlébite. En outre, il est important de se lever régulièrement pour se dégourdir les jambes et éviter de passer de longues périodes assises ou debout sans se déplacer.
3- Obésité :
L’obésité est un autre facteur de risque important pour le développement de la phlébite. Les personnes atteintes d’obésité ont un risque accru de développer une stase veineuse, ce qui peut entraîner une accumulation de sang dans les veines. Cette accumulation peut favoriser la formation de caillots sanguins, qui peuvent être un facteur déclencheur pour le développement de la phlébite. En outre, l’obésité peut augmenter la pression sur les veines des jambes, ce qui peut entraîner une réduction de la circulation sanguine et une stagnation du sang dans les veines. Cette stagnation peut également augmenter le risque de développer des veines variqueuses, qui peuvent entraîner une augmentation du risque de phlébite. Il est donc important de maintenir un poids santé pour réduire le risque de phlébite. Les programmes de perte de poids qui comprennent une alimentation équilibrée et une activité physique régulière peuvent aider à réduire le risque de phlébite et à maintenir un poids santé. En outre, une consommation modérée d’alcool et le rejet du tabac peuvent également aider à réduire le risque de phlébite en améliorant la circulation sanguine.
4- Tabagisme :
Le tabagisme est un facteur de risque important pour le développement de la phlébite. Le tabac peut affecter la circulation sanguine en réduisant la flexibilité des parois vasculaires et en augmentant la coagulation du sang. Cela peut entraîner une stagnation du sang dans les veines et une augmentation du risque de formation de caillots sanguins. Les fumeurs ont également un risque accru de développer des veines variqueuses, ce qui peut augmenter le risque de phlébite. En outre, le tabagisme peut causer des dommages à l’intérieur des vaisseaux sanguins, ce qui peut réduire la circulation sanguine et augmenter le risque de phlébite. Il est donc important pour les fumeurs de quitter la cigarette pour réduire le risque de phlébite et d’autres problèmes de santé graves. Les programmes d’aide au sevrage tabagique, tels que les patchs à la nicotine, les gummes à la nicotine et les médicaments peuvent aider les fumeurs à arrêter de fumer et à réduire le risque de phlébite. En outre, une activité physique régulière et une alimentation saine peuvent aider à améliorer la circulation sanguine et à réduire le risque de phlébite.
5- Traitement hormonal :
Le traitement hormonal peut également être un facteur de risque pour le développement de la phlébite. Les femmes qui prennent des contraceptifs oraux peuvent avoir un risque accru de développer une phlébite en raison de l’augmentation de la coagulation du sang qui peut se produire avec ce type de traitement. De même, les femmes enceintes peuvent être à un plus grand risque de phlébite en raison des modifications hormonales qui se produisent pendant la grossesse. Les femmes qui ont des antécédents familiaux de phlébite ou qui ont d’autres facteurs de risque pour la phlébite, tels que l’obésité ou une activité physique réduite, peuvent être plus à risque de développer une phlébite pendant le traitement hormonal. Il est donc important de discuter avec un médecin des options de traitement pour réduire le risque de phlébite. Les options de traitement peuvent inclure un changement de contraceptif, une activité physique régulière et une alimentation saine. En outre, des anticoagulants peuvent être prescrits pour réduire le risque de formation de caillots sanguins et prévenir le développement de la phlébite.
B- Maladies associées :
Il existe plusieurs maladies associées qui peuvent augmenter le risque de développer une phlébite. Certaines maladies auto-immunes, telles que la maladie de Wegener et le lupus, peuvent affecter la coagulation du sang et augmenter le risque de phlébite. De même, des maladies du sang telles que la thrombocytémie et la drépanocytose peuvent augmenter le risque de formation de caillots sanguins. Les personnes atteintes de cancer peuvent également avoir un risque accru de phlébite en raison de la nécessité de subir des traitements qui peuvent affecter la coagulation du sang. Les maladies du foie, telles que la cirrhose, peuvent également augmenter le risque de phlébite en perturbant la capacité du corps à gérer la coagulation du sang. Il est donc important pour les personnes atteintes de ces maladies de discuter avec leur médecin de leur risque de phlébite et de mesures préventives qui peuvent être prises pour réduire ce risque. Les options peuvent inclure une activité physique régulière, une alimentation saine et la prise d’anticoagulants sous surveillance médicale.
1- Maladies cardiaques :
Les maladies cardiaques peuvent également augmenter le risque de développer une phlébite. Les personnes atteintes de maladies cardiaques telles que l’insuffisance cardiaque, l’angine de poitrine et l’infarctus du myocarde peuvent avoir un risque accru de formation de caillots sanguins. Les interventions chirurgicales cardiaques telles que la pose d’un pontage coronarien ou une intervention de remplacement valvulaire peuvent également augmenter le risque de phlébite. Les personnes atteintes de maladies cardiaques doivent donc être conscientes de leur risque accru de phlébite et prendre des mesures pour réduire ce risque. Les options peuvent inclure une activité physique régulière, une alimentation saine, la gestion du poids et la prise d’anticoagulants sous surveillance médicale. Il est important de discuter avec un médecin des options de traitement pour réduire le risque de phlébite en cas de maladies cardiaques. Les anticoagulants peuvent être prescrits pour réduire le risque de formation de caillots sanguins et prévenir le développement de la phlébite.
2- Cancer :
Le cancer peut également augmenter le risque de développer une phlébite. Les personnes atteintes de cancer peuvent avoir un risque accru de phlébite en raison des traitements tels que la chimiothérapie et la radiothérapie, qui peuvent affecter la coagulation du sang. De plus, les tumeurs peuvent altérer la circulation sanguine, ce qui peut augmenter le risque de formation de caillots sanguins. Les personnes atteintes de cancer doivent être conscientes de leur risque accru de phlébite et discuter avec leur médecin des mesures préventives qui peuvent être prises pour réduire ce risque. Les options peuvent inclure une activité physique régulière, une alimentation saine, la gestion du poids et la prise d’anticoagulants sous surveillance médicale. Il est également important de consulter un médecin avant de prendre des anticoagulants, car certains traitements pour le cancer peuvent être affectés par la prise d’anticoagulants. La prévention de la phlébite est importante pour les personnes atteintes de cancer, car elle peut réduire les complications potentielles telles que l’embolie pulmonaire et améliorer la qualité de vie.
3- Maladies auto-immunes :
Les maladies auto-immunes peuvent également augmenter le risque de développer une phlébite. Les maladies auto-immunes telles que la lupus, la polyarthrite rhumatoïde et la sclérose en plaques peuvent affecter la coagulation du sang et augmenter le risque de formation de caillots sanguins. Les personnes atteintes de maladies auto-immunes peuvent également être plus vulnérables aux complications liées à la phlébite, telles que l’embolie pulmonaire. Il est important pour les personnes atteintes de maladies auto-immunes de discuter avec leur médecin des mesures préventives pour réduire le risque de phlébite. Les options peuvent inclure une activité physique régulière, une alimentation saine, la gestion du poids et la prise d’anticoagulants sous surveillance médicale. Il est également important de consulter un médecin avant de prendre des anticoagulants, car certains médicaments pour les maladies auto-immunes peuvent être affectés par la prise d’anticoagulants. La prévention de la phlébite est importante pour les personnes atteintes de maladies auto-immunes, car elle peut réduire les complications potentielles et améliorer la qualité de vie.
III- Symptômes de la phlébite :
A- Douleur et gonflement au niveau de la jambe :
La douleur et le gonflement au niveau de la jambe sont des symptômes courants de la phlébite. La douleur peut être décrite comme une douleur sourde, une sensation de brûlure ou une douleur aiguë et peut se propager le long de la jambe. Le gonflement peut être visible et peut affecter une partie ou l’ensemble de la jambe. La peau peut également être rouge et chaude au toucher, indiquant une inflammation. Si la douleur et le gonflement sont associés à une fièvre, une toux sèche, une respiration sifflante ou une douleur thoracique, il peut s’agir d’une embolie pulmonaire et il est important de consulter un médecin immédiatement. Les symptômes de la phlébite peuvent être similaires à d’autres conditions médicales, il est donc important de consulter un médecin pour un diagnostic correct et un traitement adéquat. Le traitement peut inclure des anticoagulants pour prévenir la formation de nouveaux caillots sanguins, ainsi que des anti-inflammatoires pour soulager la douleur et le gonflement. La prise en charge rapide de la phlébite peut aider à prévenir les complications potentielles, telles que l’embolie pulmonaire.
B- Rougeur et chaleur localisée :
La rougeur et la chaleur localisées sont des symptômes courants de la phlébite. La peau peut devenir rouge et chaude au toucher, en particulier au niveau de la jambe affectée. La rougeur et la chaleur sont des signes d’inflammation, indiquant que le corps est en train de répondre à une blessure ou une infection. Cependant, dans le cas de la phlébite, la rougeur et la chaleur sont causées par une accumulation de sang et une réaction du corps à un caillot sanguin dans la veine. Si la rougeur et la chaleur sont associées à d’autres symptômes tels que la douleur, le gonflement et la fièvre, il est important de consulter un médecin immédiatement. Le traitement de la phlébite peut inclure des anticoagulants pour prévenir la formation de nouveaux caillots sanguins, ainsi que des anti-inflammatoires pour soulager la rougeur et la chaleur. La prise en charge rapide de la phlébite peut aider à prévenir les complications potentielles telles que l’embolie pulmonaire. Il est important de consulter un médecin pour un diagnostic correct et un traitement adéquat.
C- Ecchymoses :
Les ecchymoses sont des lésions cutanées fréquentes qui peuvent se produire en cas de phlébite. Elles se caractérisent par des taches bleues ou violettes sur la peau et sont le résultat de la fuite de sang sous la peau en raison de la rupture de petits vaisseaux sanguins. Les ecchymoses peuvent survenir à n’importe quel endroit de la jambe affectée par la phlébite, mais elles sont souvent associées à des zones de pression ou de frottement, comme les chevilles ou les genoux. Les ecchymoses sont souvent un signe d’une phlébite sévère et peuvent indiquer que le caillot sanguin a atteint une taille importante. Le traitement de la phlébite doit donc être initié le plus rapidement possible pour minimiser les risques de complications telles que l’embolie pulmonaire. Si vous constatez des ecchymoses sur votre peau en plus d’autres symptômes tels que la douleur, le gonflement et la rougeur, il est important de consulter un médecin pour un diagnostic et un traitement appropriés.
D- Fièvre :
La fièvre peut être un symptôme associé à la phlébite. Cependant, il est important de noter que la fièvre est généralement un signe de l’inflammation ou de l’infection qui accompagne la phlébite plutôt qu’une conséquence directe de la formation du caillot sanguin. Lorsqu’une phlébite est causée par une infection, la fièvre peut être un signe d’alerte important. La fièvre peut également être un symptôme d’une phlébite profonde, qui est une forme sévère de la condition. Dans ce cas, le caillot peut avoir atteint un niveau plus profond des veines et peut causer une forte fièvre en plus de la douleur et de l’enflure dans la jambe affectée. Si vous présentez des symptômes de fièvre en plus de ceux associés à la phlébite, il est important de consulter un médecin rapidement pour un diagnostic et un traitement appropriés. Le traitement précoce de la phlébite est crucial pour minimiser les risques de complications graves telles que l’embolie pulmonaire.
IV- Diagnostic de la phlébite :
A- Examen clinique :
L’examen clinique est un élément clé pour diagnostiquer la phlébite. Le médecin commencera généralement par poser des questions sur les symptômes et l’historique médical du patient, y compris la présence de facteurs de risque tels que la sédentarité, le tabagisme, les maladies cardiaques et les maladies auto-immunes. Il effectuera également un examen physique approfondi de la jambe affectée, y compris la palpation pour détecter la douleur et la gonflement, ainsi que l’observation de la peau pour détecter des signes de rougeur et de chaleur localisées ou d’ecchymoses. Si le médecin suspecte une phlébite, il peut également recommander des tests de laboratoire tels que des analyses de sang pour mesurer le niveau de coagulation sanguine ou des images pour visualiser la présence d’un caillot sanguin. Les techniques d’imagerie telles que l’échographie veineuse ou la tomographie par ordinateur peuvent également être utilisées pour confirmer le diagnostic de phlébite et évaluer la gravité de la condition. Enfin, il est important de souligner que l’examen clinique peut aider à écarter d’autres diagnostics tels que la thrombophlébite superficielle et la thrombose veineuse profonde, qui peuvent présenter des symptômes similaires.
B- Examens de laboratoire :
Les examens de laboratoire peuvent être utilisés pour aider à diagnostiquer la phlébite et évaluer la gravité de la condition. L’un des examens les plus courants est le test de coagulation sanguine, qui mesure la capacité du sang à coaguler. Un résultat anormal peut indiquer un risque accru de formation de caillots sanguins et donc de phlébite. D’autres tests de laboratoire peuvent inclure des analyses sanguines pour mesurer les niveaux d’inflammation, les taux de lipides, les niveaux de glucose, les taux de protéine C réactive (CRP) et les niveaux de D-dimères, qui sont des indicateurs de la formation de caillots sanguins. De plus, les examens de laboratoire peuvent également être utilisés pour écarter d’autres diagnostics potentiels, tels que les infections bactériennes et les maladies veineuses. Enfin, il est important de noter que les examens de laboratoire ne peuvent pas diagnostiquer directement la phlébite et doivent être utilisés en conjonction avec d’autres techniques d’imagerie, telles que l’échographie veineuse ou la tomographie par ordinateur, pour obtenir un diagnostic complet et précis.
1- Numération formule sanguine :
La numération formule sanguine est un test de laboratoire qui mesure les différents types de cellules sanguines dans le corps. Cet examen peut être utilisé pour aider à diagnostiquer la phlébite et évaluer la gravité de la condition. Une numération formule sanguine normale comprend une proportion équilibrée de globules rouges, de globules blancs et de plaquettes. Cependant, dans les cas de phlébite, il peut y avoir une augmentation des globules blancs, qui peuvent aider à combattre une infection éventuelle, ainsi qu’une diminution des globules rouges, qui peuvent être décomposés en raison de la formation de caillots sanguins. De plus, la numération formule sanguine peut également mesurer les taux de protéine C réactive (CRP), qui sont des indicateurs de l’inflammation. Enfin, il est important de noter que la numération formule sanguine ne peut pas diagnostiquer directement la phlébite et doit être utilisée en conjonction avec d’autres techniques d’imagerie pour obtenir un diagnostic complet et précis.
2- Temps de coagulation :
Le temps de coagulation est un test de laboratoire qui mesure la vitesse à laquelle le sang forme des caillots. Cet examen peut être utilisé pour évaluer le risque de phlébite et déterminer la gravité de la condition. En général, un temps de coagulation normal se situe entre 10 et 15 minutes. Cependant, en cas de phlébite, le temps de coagulation peut être accéléré, ce qui signifie que le sang est plus susceptible de former des caillots. Ce phénomène peut entraîner une obstruction des vaisseaux sanguins et augmenter le risque de complications graves telles qu’un embolie pulmonaire. Il est important de noter que le temps de coagulation peut être affecté par un certain nombre de facteurs tels que l’utilisation de médicaments anticoagulants, les maladies héréditaires et les maladies chroniques telles que le cancer. En fin de compte, le temps de coagulation peut être un indicateur précieux pour évaluer le risque de phlébite et déterminer les mesures nécessaires pour prévenir les complications potentielles.
3- Test de D-dimère :
Le test de D-dimère est un examen de laboratoire qui mesure la quantité de D-dimères, des fragments de protéines de coagulation, dans le sang. Il est souvent utilisé pour évaluer le risque de phlébite et d’embolie pulmonaire. En général, des niveaux élevés de D-dimères peuvent indiquer une activation accrue du système de coagulation sanguine et un risque accru de formation de caillots. Cependant, il est important de noter que des niveaux élevés de D-dimères peuvent également être causés par d’autres conditions telles que la thrombose veineuse profonde, la pneumonie et les lésions pulmonaires. En fin de compte, le test de D-dimère peut être un outil utile pour évaluer le risque de phlébite et pour déterminer les mesures nécessaires pour prévenir les complications potentielles. Cependant, il doit être utilisé en combinaison avec d’autres examens cliniques et de laboratoire pour obtenir une image complète de la situation.
C- Techniques d’imagerie :
Les techniques d’imagerie sont un autre outil important pour diagnostiquer la phlébite. Elles permettent de visualiser la circulation sanguine dans les veines et d’identifier les caillots sanguins qui peuvent être à l’origine de la condition. Les techniques d’imagerie les plus couramment utilisées pour la phlébite comprennent la tomodensitométrie (TDM), l’échographie veineuse et la résonance magnétique (IRM). La TDM utilise des rayons X pour produire des images des veines et des artères, tandis que l’échographie veineuse utilise des ondes sonores pour créer des images en temps réel de la circulation sanguine. L’IRM utilise des champs magnétiques et des ondes radio pour produire des images détaillées des veines et des artères. En fin de compte, ces techniques d’imagerie peuvent fournir des informations précieuses sur la présence et la taille des caillots sanguins, ainsi que sur la circulation sanguine dans les veines affectées, ce qui peut être très utile pour le diagnostic et le traitement de la phlébite.
1- Échographie veineuse :
L’échographie veineuse est une technique d’imagerie couramment utilisée pour diagnostiquer la phlébite. Elle permet de visualiser les veines profondes et superficielles et de déterminer si un caillot sanguin est présent. Cet examen est non invasif et ne nécessite pas de préparation particulière. Il est également peu coûteux et peut être réalisé rapidement. L’échographie veineuse est particulièrement utile pour diagnostiquer la phlébite chez les patients présentant des symptômes tels que la douleur et le gonflement dans la jambe. En outre, il peut être utilisé pour surveiller l’évolution de la phlébite et déterminer si le traitement est efficace. En général, l’échographie veineuse est considérée comme un outil fiable pour le diagnostic de la phlébite et est largement utilisée dans les cliniques et les hôpitaux du monde entier.
2- IRM :
L’IRM (Imagerie par Résonance Magnétique) est un examen d’imagerie médicale utilisé pour diagnostiquer la phlébite. Cette technique utilise des champs magnétiques et des ondes radio pour produire des images très détaillées du corps humain. L’IRM est particulièrement utile pour diagnostiquer la phlébite car elle permet de visualiser les vaisseaux sanguins en détail, y compris les veines profondes, ce qui n’est pas toujours possible avec d’autres méthodes d’imagerie. De plus, l’IRM ne nécessite pas l’utilisation de rayons X ou d’autres substances radioactives, ce qui en fait une option plus sûre pour les patients. Les images produites par l’IRM peuvent également aider à déterminer l’étendue de la phlébite et les éventuels dommages causés aux veines affectées, ce qui peut aider à planifier le traitement adéquat.
3- TDM :
La TDM, ou Tomodensitométrie, est un examen d’imagerie médicale utilisé pour diagnostiquer la phlébite. Il s’agit d’un scan qui utilise des ondes X et un champ magnétique pour produire des images détaillées des vaisseaux sanguins et des tissus environnants. La TDM peut aider à identifier les obstructions veineuses, les dilatations anormales et les thromboses, ce qui est crucial pour le diagnostic et la gestion de la phlébite. Cependant, il est important de noter que la TDM n’est pas toujours le premier choix pour diagnostiquer la phlébite, car d’autres examens tels que l’échographie veineuse peuvent être plus efficaces et moins invasifs. En fin de compte, le choix de la technique d’imagerie dépendra de la préférence du médecin et de la situation clinique de chaque patient.
V- Traitement de la phlébite :
A- Médicaments :
Le traitement de la phlébite comporte généralement l’utilisation de médicaments, en plus des changements de style de vie recommandés pour réduire les facteurs de risque. Les anticoagulants sont souvent utilisés pour réduire la formation de caillots sanguins et prévenir les complications potentielles telles que l’embolie pulmonaire. Les anticoagulants couramment utilisés comprennent la warfarine, l’héparine et les nouveaux anticoagulants oraux tels que le dabigatran, le rivaroxaban et l’apixaban. Les anti-inflammatoires non stéroïdiens (AINS) peuvent également être prescrits pour soulager la douleur et l’inflammation dans la jambe affectée. Dans certains cas, des médicaments pour la gestion de la douleur ou la fièvre sont également utilisés. Il est important de discuter avec un médecin pour déterminer le traitement le plus approprié pour chaque cas individuel, en fonction des facteurs tels que l’âge, les antécédents médicaux et les médicaments actuellement pris.
1- Anticoagulants :
Les anticoagulants sont des médicaments qui sont utilisés pour prévenir la formation de caillots sanguins dans les veines et les artères. Ils sont souvent prescrits aux personnes souffrant de phlébite car ce trouble peut causer la formation de caillots sanguins dangereux dans les veines profondes de la jambe. Les anticoagulants sont souvent utilisés en combinaison avec d’autres traitements pour soulager les symptômes et prévenir les complications potentielles, telles que la propagation du caillot vers les poumons. Les anticoagulants les plus couramment utilisés sont la warfarine, le dabigatran, l’apixaban et le rivaroxaban. Il est important de discuter avec un médecin pour déterminer le médicament le plus approprié pour chaque cas individuel, car chacun peut avoir des effets secondaires potentiels et des restrictions d’utilisation.
2- Anti-inflammatoires :
Les anti-inflammatoires sont souvent utilisés pour traiter la phlébite et réduire la douleur et l’inflammation associées à la condition. Ce type de médicament agit en bloquant la production de substances pro-inflammatoires, ce qui peut aider à réduire la douleur et à accélérer la guérison. Les anti-inflammatoires les plus couramment utilisés pour traiter la phlébite comprennent l’ibuprofène, le naproxène et le diclofénac. Il est important de se rappeler que les anti-inflammatoires peuvent également causer des effets secondaires, tels que des troubles gastriques ou des problèmes de rein, il est donc important de consulter un médecin avant de les utiliser. En outre, les anti-inflammatoires ne peuvent pas prévenir la formation de caillots sanguins, ce qui est un objectif clé du traitement de la phlébite, il est donc souvent nécessaire de les utiliser en combinaison avec d’autres médicaments anticoagulants pour obtenir les meilleurs résultats.
3- Antalgiques :
Les antalgiques sont un type de médicament utilisé pour soulager la douleur. Ils peuvent être prescrits pour traiter les symptômes de la phlébite, tels que la douleur et l’inflammation dans la jambe affectée. Les antalgiques les plus couramment utilisés pour traiter la phlébite comprennent le paracétamol, l’ibuprofène et le naproxène. Bien que ces médicaments soient généralement considérés comme sûrs, il est important de les utiliser selon les instructions du médecin et de prendre en compte les éventuels effets secondaires et les interactions avec d’autres médicaments. Les antalgiques ne doivent pas être utilisés pour remplacer les anticoagulants, qui sont nécessaires pour prévenir la formation de caillots sanguins dans les veines, mais peuvent être utilisés en complément pour soulager la douleur et l’inflammation.
B- Interventions chirurgicales :
Les interventions chirurgicales peuvent être nécessaires en cas de phlébite sévère ou en présence de complications telles que la thrombose veineuse profonde. Les options chirurgicales incluent la clot résection, la stripping veineux, et la thrombectomie. La clot résection implique la suppression du caillot sanguin en utilisant une petite incision chirurgicale. La stripping veineux est une procédure qui consiste à enlever la veine affectée en utilisant une petite incision. La thrombectomie est une intervention qui implique l’enlèvement du caillot sanguin à l’aide d’un cathéter spécial. Cependant, ces interventions chirurgicales ne sont souvent recommandées que dans les cas graves et sont soumises à des critères stricts en termes de nécessité et de sélection des patients. Il est important de discuter avec un médecin ou un spécialiste en phlébologie pour déterminer le traitement le plus approprié pour chaque cas particulier.
C- Prévention :
La prévention est cruciale pour éviter la survenue d’une phlébite. Certaines mesures peuvent être prises pour réduire les risques de développer une phlébite, telles que maintenir un poids santé, éviter de rester assis ou debout pendant de longues périodes, et faire de l’exercice régulièrement. Il est également important de surveiller les facteurs de risque pour les maladies associées telles que le diabète et les maladies cardiaques, et de les gérer adéquatement. Si vous avez des antécédents familiaux de phlébite, vous devriez consulter un médecin pour un examen et un suivi régulier. Enfin, il est important d’être conscient des symptômes de la phlébite, y compris la douleur et le gonflement au niveau de la jambe, et de consulter un médecin immédiatement en cas de suspicion de phlébite. En prenant ces mesures de prévention, vous pouvez réduire votre risque de développer une phlébite et préserver votre santé à long terme.
1- Exercice régulier :
L’exercice régulier est un facteur clé de la prévention de nombreuses maladies, y compris les maladies cardiaques, le diabète et certaines formes de cancer. Il peut également aider à réduire les douleurs articulaires, à améliorer la circulation sanguine et à maintenir un poids santé. L’exercice régulier peut être aussi simple que de marcher 30 minutes par jour ou de faire des activités plus vigoureuses telles que la course ou le vélo. Il est important de trouver une activité qui convient à ses goûts et à son niveau de forme physique, de manière à pouvoir la maintenir sur le long terme. En outre, il est important de consulter un médecin avant de commencer un nouveau régime d’exercice, surtout si l’on a des antécédents médicaux ou des problèmes de santé. L’exercice régulier peut être un complément précieux à un mode de vie sain et à un régime alimentaire équilibré, ce qui peut contribuer à améliorer la santé globale et à prévenir de nombreuses maladies.
2- Alimentation saine :
L’alimentation joue un rôle crucial dans la prévention de nombreuses maladies, y compris les maladies cardiaques, le diabète et l’obésité. Une alimentation saine comprend une variété d’aliments nutritifs tels que des fruits et légumes, des grains entiers, des protéines maigres et des graisses saines. Il est important de limiter la consommation d’aliments riches en graisses saturées, en sucres ajoutés et en sel. En outre, la consommation régulière de boissons alcoolisées doit être modérée. Les personnes qui suivent une alimentation saine peuvent réduire leur risque de développer de nombreuses maladies chroniques et améliorer leur santé globale. Il est recommandé de consulter un professionnel de la santé pour discuter de vos besoins en matière de nutrition et de recevoir des conseils personnalisés sur la façon de maintenir une alimentation saine.
3- Arrêt du tabac :
L’arrêt du tabac est l’un des moyens les plus importants de prévenir de nombreuses maladies, notamment les maladies cardiaques et les cancers. Le tabac est la principale cause de mortalité évitable dans le monde et contribue à de nombreux autres problèmes de santé, tels que la dépendance, les maladies pulmonaires et les problèmes de peau. Pour arrêter de fumer, il est important de comprendre les raisons pour lesquelles vous fumez et de trouver des moyens de gérer les envies et les défis liés à l’arrêt du tabac. Il peut être utile de discuter avec un médecin, un travailleur social ou un conseiller en sevrage tabagique pour trouver les moyens les plus adaptés à vos besoins. Il existe également des médicaments et des substituts nicotiniques qui peuvent aider à réduire les symptômes de sevrage. Prendre des mesures pour arrêter de fumer peut améliorer votre santé globale et augmenter votre espérance de vie.
VI- Conclusion :
A- Résumé des informations clés :
Le résumé des informations clés est un aspect crucial de la compréhension d’un sujet ou d’un problème. Il permet de résumer les points les plus importants d’une information complexe en une forme plus concise et facile à comprendre. Les informations clés sont souvent utilisées pour faire un compte rendu rapide d’une situation, pour une présentation en réunion ou pour transmettre rapidement des informations importantes à quelqu’un. Pour être efficace, le résumé des informations clés doit être précis, concis et détaillé. Il doit inclure les points les plus pertinents et les plus importants tout en excluant les détails superflus ou moins importants. La préparation d’un résumé des informations clés est un excellent moyen de vous assurer que vous comprenez vraiment un sujet et de vous préparer à en parler ou à prendre des décisions importantes.
B- Importance de la prévention et du traitement rapide de la phlébite :
La phlébite est une condition grave qui peut causer des dommages permanents au système circulatoire et augmenter les risques de développer des maladies telles que la thrombose veineuse profonde, l’embolie pulmonaire et la défaillance cardiaque. Il est donc très important de prévenir et de traiter rapidement la phlébite. La prévention comprend des mesures telles que l’exercice régulier, une alimentation saine et l’arrêt du tabac. Si la phlébite est diagnostiquée tôt, elle peut être efficacement traitée avec des anticoagulants, des anti-inflammatoires et des antalgiques. Si le traitement médicamenteux n’est pas efficace, une intervention chirurgicale peut être nécessaire. En général, la phlébite est une condition traitable et, avec une prise en charge rapide et adéquate, la plupart des patients peuvent se remettre complètement et éviter les complications potentiellement graves. Il est donc important de consulter un médecin rapidement si des symptômes de phlébite apparaissent.
C- Message final pour les patients et le public en général :
Le message final pour les patients et le public en général est qu’il est crucial de prendre en charge leur santé veineuse et de surveiller attentivement les symptômes potentiels de la phlébite, qui peuvent inclure une douleur, un gonflement et une rougeur localisées dans la jambe. Il est également important de suivre une alimentation saine, de faire de l’exercice régulièrement et d’arrêter de fumer pour réduire les risques de développer une phlébite. Si des symptômes sont détectés, il est crucial de consulter un médecin rapidement afin de recevoir un diagnostic et un traitement appropriés. L’utilisation précoce d’anticoagulants, d’anti-inflammatoires et d’antalgiques peut aider à réduire les risques de complications graves telles que les embolies pulmonaires. La prévention et le traitement rapide de la phlébite sont essentiels pour maintenir une bonne santé veineuse et pour prévenir les conséquences graves potentielles associées à cette maladie.
Laisser un commentaire